
La relazione tra gli anziani inseriti in una struttura residenziale e i loro familiari ha un’importanza cruciale. I familiari sono il punto di riferimento per gli anziani in RSA, per i quali la visita dei parenti rappresenta il momento più felice (Li et al., 2020). Le motivazioni che portano i familiari a mantenere una relazione con i parenti in struttura sono molteplici: per mantenere viva la relazione; per motivi personali (ad esempio per le amicizie che si sono sviluppate con altri visitatori); infine perché i familiari desiderano monitorare l’assistenza che riceve il proprio caro (Duncan, Morgan, 1994; Gilmour, 2002; Gladstone, Wexler, 2000, 2002; Nolan, Dellasega, 1999).
Il ruolo della famiglia in Italia, infatti, è molto importante: come in tutti gli Stati del Sud Europa, anche in Italia la gestione delle cure delle persone non autosufficienti è quasi interamente delegata alla famiglia (Bettio et al., 2006). Il sistema di Long Term Care è in grado di rispondere solo a una persona su tre in difficoltà, pertanto due terzi degli anziani che non ricevono una risposta dal sistema di welfare pubblico cercano alternative per soddisfare il loro bisogno attraverso la capacità di auto-organizzazione delle (Perobelli, Notarnicola, 2018).
In Italia, l’ingresso nelle strutture residenziali arriva sempre più̀ tardi, quando le condizioni di salute richiedono cure qualificate sul piano clinico e assistenziale, che non possono essere prestate in maniera adeguata a casa. Per quanto riguarda l’offerta di servizi pubblici nel Paese, i dati mostrano che il numero totale di posti letto/posti letto disponibili nelle strutture residenziali pubbliche e nei servizi diurni nel 2016 – ultimo dato disponibile – è stato di 285.686 unità, che hanno ospitato 297.158 anziani.
Gli anziani presenti nelle strutture italiane, poi, hanno caratteristiche peculiari: un’alta prevalenza di demenza rispetto agli altri Paesi e la più elevata percentuale di pazienti con delle comorbidità e con disturbi cognitivi (Onder et al., 2012). In aggiunta, la pandemia causata dal Covid-19 ha avuto un impatto drammatico nel contesto preso in esame, questo anche a causa dell’assenza di un sistema unico di rilevazione dei dati tra le Strutture e il fatto che la legislazione e la gestione del settore sanitario sono di competenza regionale. Tutto ciò ha reso difficile quantificare e tracciare i contagi (Berloto et al., 2020; ISS, 2020). Inoltre, il governo italiano ha agito in ritardo sulla gestione dell’epidemia di Covid-19 nelle case di cura (Berloto et al., 2020).
La ricerca
Partendo da questi presupposti, il Centro di Ricerca Relational Social Work dell’Università Cattolica di Milano1, in collaborazione con FNP-CISL Emilia-Romagna, ha condotto una ricerca all’interno di sette strutture protette emiliano-romagnole. La finalità generale della ricerca è stata quella di capire quali sono state le conseguenze (previste e non) da un lato dell’epidemia, dall’altro del distanziamento e delle misure di protezione attuate sulle persone anziane ospiti delle strutture protette, sui loro familiari e sugli operatori. Questo allo scopo di poter iniziare a descrivere la natura e le dimensioni dell’impatto sociale dell’emergenza sanitaria e poter quindi delineare linee di intervento e programmazione che tengano conto del mutato scenario conseguente all’epidemia. All’interno di questa finalità più ampia, il gruppo di ricercatrici ha approfondito l’esperienza di isolamento e le difficoltà di relazione e contatto tra anziani e familiari, con le relative conseguenze che tutto ciò ha portato.
La natura esplorativa della ricerca ha richiesto una metodologia qualitativa: sono state realizzate 44 interviste semi-strutturate (tabella 1): 3 ai Presidenti/Direttori di Aziende Speciali, 8 ai coordinatori di struttura, 14 agli operatori (tra cui 8 operatori socio-assistenziali, 5 responsabili delle attività assistenziali, 1 infermiera), 11 ai familiari, 8 agli ospiti. Le interviste sono state realizzate nel periodo agosto – ottobre 2020, con modalità faccia a faccia, online e una quota residuale per telefono. In questo articolo verranno presentati e discussi i dati sulla relazione tra gli anziani ei loro parenti/caregiver informali.

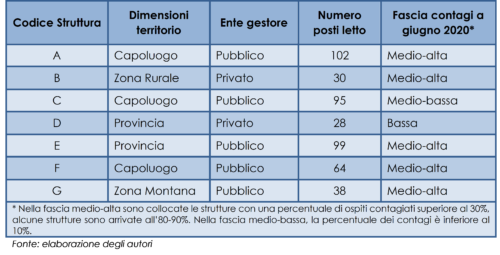
Come illustrato nella tabella 2, sono state individuate 7 strutture differenti per caratteristiche della comunità locale, numerosità dei contagi e dimensione della struttura. Inizialmente sono stati intervistati i coordinatori, ai quali è stato chiesto di individuare le altre persone da intervistare. Non sono stati forniti criteri particolari per la selezione del campione, è stata solo data l’indicazione di differenziare il più possibile le caratteristiche degli intervistati. Questo potrebbe aver determinato una sotto-rappresentazione delle opinioni più critiche.
I risultati
La ricerca ha permesso di esplorare dall’interno il mondo delle strutture protette nel periodo della prima ondata della pandemia e di descrivere i vissuti e i punti di vista di tutti gli attori coinvolti: operatori, familiari e ospiti. In questa sede ci concentreremo in particolare sul tema delle relazioni con i familiari. La presenza dei familiari delle persone inserite in struttura e il legame del servizio residenziale con la comunità prima del Covid-19 era molto alto e smentisce gli stereotipi sui servizi residenziali come luoghi tristi dove i parenti “abbandonano” i propri anziani fragili.
Il dolore per il distanziamento fisico
I familiari e gli ospiti intervistati hanno descritto le strutture prima della pandemia come luoghi pieni di vitalità, frequentati da volontari e parenti, che erano diventati un punto di riferimento anche per le persone a cui le visite non erano direttamente rivolte. Era dunque molto facile uscire dalla struttura, senza restrizioni o controlli. Anche il coinvolgimento dei familiari era elevato ed erano diventati, pressoché ovunque, un supporto giornaliero anche per gli operatori. Per questo motivo il distanziamento causato dalla pandemia è descritto come un’esperienza dolorosa e destabilizzante sia dagli anziani, sia dai familiari intervistati. Per gli ospiti le buone relazioni all’interno della struttura non sono state sufficienti, perché soffrivano la mancanza dell’incontro con i parenti. Alcuni ospiti, però, hanno dichiarato di essersi sentiti sollevati dall’interruzione delle visite per la paura che avevano di contagiare i propri cari.
Anche lei [la nipote] non volevo neanche che venisse, perché ha la famiglia… non volevo mica dare danno alla sua famiglia, poverina… Sai, lei è più giovane, io… sono ottanta… ecco. Era un brutto lavoro! E poi non è mica ancora [finita]. Non sono poi mica stata male male, perché telefonava…ecco… io pensavo anche per lei, perché se succedeva qualche cosa a lei, eh, dove vado? (Ospite)
I familiari hanno mostrato sentimenti quali paura, angoscia, impotenza, preoccupazione e rabbia per una situazione che non poteva essere modificata e non sempre compresa. Hanno raccontato di essere stati in uno stato di costante allerta, di attesa di una brutta notizia. Ciò ha causato fatica emotiva e sensi di colpa per quello che i loro cari in struttura stavano affrontando. Alcuni familiari hanno anche detto di aver pensato di riportare a casa il proprio parente.
Si, si io ci ho pensato, c’è stato un momento in cui ho detto… ci ho pensato, se facevo ancora in tempo a portarla fuori… (Familiare)
L’isolamento e le sue conseguenze
Le coordinatrici hanno raccontato di aver sospeso completamente ogni ingresso in struttura dalla fine di febbraio 2020, poi a giugno sono riprese le visite “dal vivo” nelle Strutture Covid-free. Anche per loro questa scelta è stata vissuta con grande sofferenza, particolarmente pesante è stata la misura dell’isolamento in camera, previsto anche quando venivano ammessi nuovi ospiti, che si sono trovati ad affrontare una quarantena preventiva subito dopo aver lasciato per sempre la loro casa. Anche gli operatori, nei loro racconti, hanno messo in luce l’impatto che la distanza dai propri cari ha avuto sugli ospiti anziani, un’assenza difficile da colmare perché aumentata dalla paura del contagio e della morte. La misura dell’isolamento è stata una fonte di grande disagio e fatica per gli ospiti, sia sul piano della salute fisica che mentale: sono stati segnalati casi in cui il distanziamento e l’impoverimento delle relazioni sembra aver causato gravi forme di depressione.
Da lì poi per lui è subentrata un po’ la depressione, quindi si è aggravato anche fisicamente, gli ultimi periodi poi non riuscivamo neanche più a sentirci al telefono […] (Familiare)
Tanti ospiti, con diagnosi di Covid, sono poi guariti, ma si sono proprio lasciati andare, e sono morti… non avevano più il Covid, ma gli effetti collaterali del Covid, relativi proprio a uno stato depressivo… si sono proprio lasciati andare a una morte lenta, non mangiavano più, erano in una apatia totale, non… non avevano nessun moto di reazione, come se avessero abbandonato l’idea di continuare a vivere (Coordinatore)
Anche per i familiari, le conseguenze per l’anziano non sono solo collegate alla malattia ma sono state causate dal lockdown, dalla mancanza di stimoli, di movimento, di relazioni, di una routine, ecc. Nelle interviste, le coordinatrici hanno riportato alcuni esempi significativi, come difficoltà ad alimentarsi così gravi da mettere a rischio la vita, per le quali hanno cercato in via eccezionale di fare entrare un familiare, anche se, purtroppo, non sempre è bastato.
Il fine vita
Per i familiari delle persone che stavano vivendo la delicatissima fase del fine vita, l’impossibilità di partecipare a questo momento è stata un’esperienza impegnativa, con ripercussioni rilevanti sul processo di elaborazione del lutto e sul rapporto con il personale della struttura. L’isolamento è stata la cosa più difficile da affrontare, soprattutto quando si avvicinava la morte. Questo ha comportato che coordinatori e operatori si facessero carico della fase del decesso, forse la fase più delicata nella relazione tra l’anziano e i suoi familiari. Qualche coordinatrice ha permesso che fossero accolti i familiari, altre non se la sono sentita di fare eccezioni: una decisione sempre sofferta.
Un passaggio importante nell’accompagnamento alla morte sono state la cura della salma e le funzioni funebri, una coordinatrice ha riferito di aver permesso ai familiari di avvicinarsi alla finestra della stanza, un’altra ha permesso di preparare la salma prima dell’arrivo dell’impresa funebre. La possibilità di quest’ultimo incontro è stata considerata un valido motivo per evitare il ricovero in ospedale nelle situazioni in cui una guarigione non era ragionevolmente perseguibile.
I primi che sono deceduti li venivano a prendere qua, i familiari erano fuori e li potevano accompagnare al cimitero. Poi neanche questo, è stato vietato, non potevano nemmeno andare al cimitero, nemmeno accompagnarli. Quindi non li hanno più visti e basta, è veramente orribile, è stata la parte più brutta per i familiari, perché poi loro questi lutti fanno molta fatica ad elaborarli. (Coordinatore)
Anche dagli operatori sono stati descritti vissuti di dolore e lutto, come se si trattasse della perdita di un proprio familiare, a testimonianza delle profonde relazioni che si sono instaurate tra operatori e ospiti. L’assenza forzata dei familiari in prossimità del decesso ha talvolta avuto conseguenze sulla relazione tra parenti e operatori, che sono diventati coloro su cui riversare le emozioni negative.
Strategie e creatività
Lo studio ha evidenziato anche la creatività del personale nel trovare modi alternativi per mantenere i contatti tra gli anziani e le loro famiglie. Inizialmente lo scambio tra anziani e familiari è avvenuto telefonicamente, mentre in seguito è stato garantito anche avvalendosi dell’utilizzo della tecnologia per realizzare videochiamate, oppure mediante strategie creative come incontri a distanza nel giardino delle strutture o da dietro la finestra. Anche il momento dell’ultimo saluto, come esplicitato sopra, ha richiesto di trovare delle modalità alternative per essere minimamente partecipato, come ad esempio l’organizzazione di brevi veglie funebri alla finestra.
Se ospiti e familiari hanno opinioni ambivalenti sull’utilizzo della tecnologia, tutti concordano sull’importanza della ripresa delle visite. Non sono mancate le difficoltà, ma qualcuno è riuscito a creare una nuova routine. Anche per le coordinatrici la ripresa delle visite è stata determinante per prevenire le forme depressive nelle persone anziane. Queste attività hanno richiesto notevoli sforzi organizzatavi per impiegare gli operatori nel ristabilire un collegamento tra gli ospiti e i propri familiari. I membri della famiglia sembravano capire e apprezzare l’impegno del personale, soprattutto quando era stato precedentemente costruito un rapporto di fiducia.
La relazione tra familiari e operatori
L’importanza dell’ascolto, la disponibilità costante da parte degli operatori, hanno portato gli ospiti ad affrontare anche i momenti di maggiore difficoltà. Anche i familiari hanno raccontato che da parte di coordinatori e operatori c’è stata attenzione, sensibilità, volontà di fare tutto ciò che era possibile per far stare meglio le persone anziane e conseguentemente anche loro, soprattutto grazie agli aggiornamenti frequenti sulla situazione all’interno della struttura. Vale anche il reciproco: i coordinatori, infatti, hanno parlato dei risvolti positivi che la relazione con i familiari ha avuto per gli operatori, che si sono sentiti destinatari di fiducia, di comprensione e di riconoscenza, contribuendo a migliorare, valorizzandola, la percezione del loro ruolo professionale da parte delle famiglie. Questo tema appare ancora più importante, se si pensa ai possibili riflessi sui familiari dell’immagine delle strutture protette durante la pandemia, descritte come “luoghi di morte” nell’opinione pubblica.
Le mutate circostanze richiedevano al personale un ruolo di mediatore e facilitatore del rapporto tra residenti e famiglie, precedentemente visto come qualcosa di privato, al di fuori dei compiti del personale. Gli intervistati hanno riportato sia i lati positivi che molte difficoltà legate a questa “nuova” funzione. Tra i lati positivi rientra la maggiore (e nuova) vicinanza emotiva degli operatori al vissuto dei familiari e alle vicende legate alla loro relazione con gli anziani e il sostegno reciproco, perché i professionisti hanno avuto un ruolo fondamentale nella comunicazione e nel mantenimento dei contatti tra l’ospite e la sua famiglia durante la pandemia.
Tra le difficoltà maggiori sono state rilevate la limitazione della privacy degli ospiti, l’aumento del carico di lavoro e il forte carico emotivo per gli operatori. Per quanto riguarda il primo elemento è stato evidenziato come la presenza degli operatori durante telefonate o visite è stata percepita, talvolta, come forma di controllo e di intrusione, in certi casi mettendo a disagio e rendendo difficile la comunicazione. Rispetto al carico lavorativo si può affermare che il ruolo dei familiari come destinatari di informazioni durante la pandemia si è enormemente amplificato. Gli operatori si sono così trovati ad affrontare un’esigenza informativa molto più ampia di prima, anzitutto in termini di numero di contatti da gestire. Infine, la maggiore vicinanza emotiva ha anche comportato il rischio di un eccessivo carico emotivo che gli operatori si sono ritrovati sulle spalle, probabilmente senza essere abbastanza “attrezzati” per gestirlo senza ripercussioni sul loro equilibrio personale.
Conclusioni
Complessivamente, le mutate circostanze causate dalla pandemia hanno portato gli operatori ad essere maggiormente coinvolti nella relazione tra gli ospiti e i famigliari: serviva la mediazione degli operatori per vedersi alla finestra o in giardino, è prescritto il controllo degli operatori durante le visite, per assicurare il mantenimento della distanza fisica, è indispensabile l’aiuto dell’operatore per gestire il tablet durante le videochiamate.
Prima dell’emergenza questo aspetto della relazione con i famigliari, pur essendo considerato importante, era forse qualcosa di “collaterale” nel lavoro assistenziale complessivo da svolgere tutti i giorni. La pandemia l’ha invece messo in primo piano. L’emergenza ha messo in luce un’area di professionalità sociale ancora largamente inesplorata: si tratta di avere degli operatori formati per facilitare/accompagnare, nei tanti casi dove è utile, la relazione tra la persona inserita in struttura e i suoi familiari. Indipendentemente dalla pandemia, l’inserimento in struttura modifica la relazione, che quindi può attraversare delle difficoltà, anche se prima era del tutto positiva. Per gestire tutto questo servono conoscenze e competenze specifiche e tutto questo è un campo aperto alla ricerca e alla formazione. In sostanza, abbiamo bisogno di operatori competenti nel prendersi cura della relazione tra anziani e famigliari, facendo attenzione che prendersi cura delle relazioni è qualcosa di più, e di diverso, rispetto al prendersi cura delle persone che in quelle relazioni sono coinvolte.
La pandemia, nella sua tragicità, ha “acceso i riflettori” su luoghi, come le strutture residenziali per anziani, che meritano attenzione, ma che finora sono rimaste quasi sempre nell’ombra. Durante questo faticoso periodo l’attenzione posta sulle RSA si può definire negativa, basata su critiche e accuse. Ora si apre la possibilità di sviluppare una riflessione che parta dalle criticità emerse ed illustrate nei risultati della ricerca, ma anche dalle indicazioni di miglioramento che si possono ricavare da queste stesse criticità, dai modi in cui sono state affrontate, e anche da quanto ha funzionato bene, nonostante tutto.
In futuro sarà necessario lavorare per la promozione di buone prassi che puntino ad un prendersi cura a largo raggio, non necessariamente incentrato sulle singole relazioni di ciascun anziano con i suoi cari. Si tratta di un prendersi cura che potrebbe passare, per esempio, attraverso la condivisione di esperienze in gruppo, tra i famigliari. L’esperienza dei gruppi di auto/mutuo aiuto o dei gruppi di supporto tra parenti degli ospiti delle Strutture protette è ampiamente documentata in letteratura (Pillemer, K., & Suitor, J. J. 2002; Gaugler, et al. 2011).
Indubbiamente non può essere improvvisata in un periodo di emergenza, tuttavia, laddove si riesce a favorire la possibilità di aggregazione e scambio anche in tempi “normali”, questo consente ai familiari di far fronte all’esperienza dell’inserimento del proprio caro in Struttura con maggior serenità. E questo patrimonio di esperienze rielaborate nella condivisione di un gruppo a.m.a. può diventare una risorsa importantissima nelle fasi di emergenza. Gli operatori possono incentivare e favorire le occasioni di confronto e scambio reciproco e mettere a disposizione spazi e competenze per questo scopo.
Note
Bibliografia
Berloto S., Longo F., Notarnicola E., Perobelli E., Rotolo A., (2020), Il settore sociosanitario per gli anziani a un bivio dopo l’emergenza Covid-19: criticità consolidate e prospettive di cambiamento, in Cergas – Bocconi, a cura di, (2020), Rapporto OASI 2020. Osservatorio sulle Aziende e sul Sistema sanitario Italiano, Egea.
Bettio F., Simonazzi A., Villa P., (2006), Change in care regimes and female migration: the ‘care drain’ in the Mediterranean, in Journal of European social policy, 16(3), 271-285.
Duncan M. T., Morgan D. L., (1994), Sharing the caring: Family caregivers’ views of their relationships with nursing home staff, in The Gerontologist, 34(2), 235-244.
Gaugler JE., Gallagher-Winker K., Kehrberg K., Lunde A.M., Marsolek C.M., Ringham K., Thompson G., Barclay M., (2011), The memory club: Providing support to persons with early-stage dementia and their care partners, in American Journal of Alzheimer’s Disease & Other Dementias; 26(3),218-226.
Gilmour J. A., (2002), Dis/integrated care: family caregivers and in‐hospital respite care, in Journal of Advanced Nursing, 39(6), 546-553.
Gladstone J., Wexler E., (2002), Exploring the relationships between families and staff caring for residents in long-term care facilities: Family members’ perspectives, in Canadian Journal on Aging/La Revue canadienne du vieillissement, 21(1), 39-46.
Gladstone J., Wexler E., (2000), A family perspective of family/staff interaction in long-term care facilities, in Geriatric Nursing, 21(1), 16-19.
Istituto Superiore di Sanità (ISS), (2020), Survey nazionale sul contagio COVID-19 nelle strutture residenziali e sociosanitarie, Epidemia COVID-19, Aggiornamento nazionale: 05 maggio 2020.
Li C., Kang K., Lin X., Hu J., Hengeveld B., Hummels C., (2020), Promoting Older Residents’ Social Interaction and Wellbeing: A Design Perspective, in Sustainability, 12(7), 2834.
Nolan M., Dellasega C., (1999), ‘It’s not the same as him being at home’: creating caring partnerships following nursing home placement, in Journal of Clinical Nursing, 8(6), 723-730.
Onder G., Carpenter I., Finne-Soveri H., Gindin J, Frijters D., Henrard J.C., Nikolaus T., Topinkova E., Tosato M., Liperoti R., Landi F., Bernabei R., (2012), SHELTER pro. Assessment of nursing home residents in Europe: the Services and Health for Elderly in Long Term care (SHELTER) study, in BMC Health Services Research, 12(1), 5.
Perobelli E., Notarnicola E., (2018), Il settore Long Term Care: bisogno, servizi, utenti e risorse tra pubblico e privato.
Pillemer K., Suitor J. J., (2002), Peer support for Alzheimer’s caregivers: is it enough to make a difference?, in Research on Aging, 24(2), 171-192.












