
Contesto normativo e organizzativo
A metà anni ’90 la Giunta Regionale del Veneto, nel prendere atto della necessità di superare le tradizionali modalità di organizzare ed erogare i servizi alle persone anziane, ha iniziato un percorso di ricerca che, partendo dall’esistente, lo migliorasse e lo qualificasse. Premessa indispensabile è stata l’individuazione dell’Unità Valutativa Multidisciplinare Distrettuale (UVMD). Essa è definita come gruppo multidisciplinare che riceve ed analizza la domanda, valuta il soggetto in modo multidimensionale e multiprofessionale, redige il progetto assistenziale avvalendosi dei servizi di rete presenti nel territorio e infine ne verifica l’esecuzione e rappresenta la porta unica di accesso alla rete integrata dei servizi territoriali. Nel 1996 essa è stata resa obbligatoria e nel 1998 è stato approvato un primo dettagliato schema tipo di regolamento dell’UVMD.
Nei mesi successivi veniva approvata la Scheda per la Valutazione Multidimensionale dell’adulto e dell’Anziano (S.Va.M.A.) (Delibera della Giunta Regionale del Veneto n.3979/1999) dopo una sperimentazione su oltre 2000 soggetti, di cui 1600 già inseriti in una ventina di strutture per anziani e oltre 400 assistiti a domicilio in 6 diverse Unità Locali Socio-Sanitarie (ULSS) del Veneto. Essa supera il concetto di “auto” e “non autosufficienza”, introducendo un più ampio spettro di profili che aiutano sia a definire meglio il carico assistenziale sia a definire meglio e ad analizzare la tipologia di risposta che viene data ad uno specifico bisogno. La scheda non si propone dunque come “sistema esperto”, dal momento che il “centro decisionale” del progetto rimane infatti l’UVMD, che decide collegialmente il percorso di presa in carico.
Dal 1/1/2000, nella Regione Veneto è necessaria una valutazione in UVMD con la scheda S.Va.M.A. per accedere ai seguenti servizi:
- cure Domiciliari complesse (indicativamente: piani di accesso pluriprofessionali con almeno 2 accessi/settimana), comprese le Cure Palliative;
- ingresso in hospice per cure palliative;
- erogazione di un contributo economico alle famiglie che assistono a domicilio un paziente affetto da demenza con gravi disturbi comportamentali;
- accoglienza in Centro Diurno con contributo a carico del Servizio Sanitario;
- ingresso temporaneo o definitivo in qualsiasi residenza per anziani con contributo a carico dell’Ente Pubblico.
Le finalità della scheda S.Va.M.A. sono quindi:
- fornire uno strumento che consenta all’UVMD di elaborare il migliore progetto assistenziale individualizzato per il singolo, in relazione alle offerte disponibili nella rete locale dei servizi residenziali, semiresidenziali e domiciliari integrati;
- facilitare la comunicazione e l’integrazione professionale tra gli operatori socio-sanitari della rete locale fornendo uno strumento di valutazione di base unico per tutta la Regione Veneto, integrabile comunque con altri strumenti di valutazione più puntuali per specifici gruppi di pazienti;
- contribuire alla programmazione della rete dei servizi sia a livello regionale che locale, di ULSS o di Distretto, anche attraverso una definizione del carico assistenziale associato ai diversi profili di autonomia funzionale degli anziani e delle attività sanitarie e di rilievo sanitario oggetto di contributo regionale;
- migliorare l’organizzazione e la gestione dei singoli servizi della rete locale, anche attraverso un’articolazione delle strutture residenziali e semiresidenziali in nuclei che ospitano assistiti con problematiche analoghe, o comunque compatibili, e contribuendo così all’ottimizzazione dell’utilizzo delle risorse disponibili.
La S.VA.M.A.: uno strumento per la valutazione multidimensionale e multiprofessionale per la definizione del profilo di disabilità
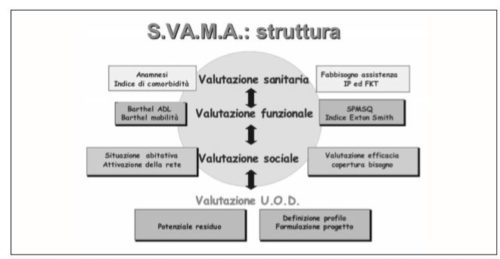
La scheda S.VA.M.A. (Fig.1)considera cinque dimensioni (o assi): situazione clinica, situazione cognitiva, mobilità, situazione funzionale e condizione sociale. La sezione sanitaria è compilata dal medico di medicina generale, o comunque dal medico curante; la parte sociale è compilata dall’assistente sociale, mentre le altre sezioni sono compilate da operatori sanitari del Distretto. Le singole sezioni sono completate separatamente dai diversi professionisti coinvolti, che le presentano in sede di UVMD, dove vengono realizzati congiuntamente dai diversi professionisti la definizione del profilo di autonomia dell’anziano e l’elaborazione del progetto assistenziale individualizzato, in rapporto alle risorse presenti in quello specifico territorio.
Materialmente, la S.VA.M.A. è costituita da una copertina-cartella che contiene i dati anagrafici, la sintesi valutativa prodotta dai singoli operatori, la valutazione del potenziale residuo, la definizione del profilo di autonomia ed il progetto assistenziale. All’interno della copertina vengono inserite le tre schede per la valutazione monodimensionale.
- La scheda per la Valutazione Sanitaria è solitamente compilata dal Medico di Medicina Generale ovvero dal Medico curante; contiene l’anamnesi clinico-farmacologica e l’elenco delle principali patologie potenzialmente causa di disabilità, codificate secondo il sistema di classificazione diagnostica ICPC (International Classification of Primary Care), l’analisi del sensorio e delle capacità di comunicazione. Vengono inoltre registrate specifiche condizioni che richiedono assistenza infermieristica, alla presenza delle quali viene attribuito un punteggio la cui somma definisce l’intensità di assistenza infermieristica necessaria.
- La scheda per la Valutazione Cognitiva e Funzionale è spesso compilata dall’infermiere del servizio domiciliare adeguatamente formato. Essa contiene la scala di valutazione cognitiva Short Portable Mental Status Questionnaire (SPMSQ), la scala di valutazione della situazione funzionale (variante dell’indice di Barthel, che viene distinta in ADL e Mobilità), la scala di Exton Smith per la valutazione del rischio di decubiti, o la registrazione di quelli eventualmente esistenti.
- Infine, la Scheda per la Valutazione Sociale – compilata dall’Assistente Sociale –contiene spazi per la raccolta di informazioni sull’attivazione della domanda, sulle persone coinvolte nell’assistenza, sulla situazione abitativa, socio-ambientale ed economica.
- Le differenti scale generano differenti punteggi, che vengono aggregati ciascuno in tre livelli semiquantitativi (ad esempio il punteggio del Barthel mobilità viene riassunto in “si sposta da solo”, “si sposta assistito”, “non si sposta”).
I livelli misurati sui quattro assi “cognitivo”, “attività di base della vita quotidiana”, “mobilità” e la “necessità di cure sanitarie” sono utilizzati per definire il profilo di autonomia. Dalle diverse combinazioni degli assi sono stati definiti 16 profili di autonomia. Per fare alcuni esempi di profilo, una persona che ha una mobilità normale, un medio grado di dipendenza nelle attività di base della vita quotidiana, un grave deterioramento cognitivo e non ha particolari bisogni di assistenza infermieristica o riabilitativa, si può definire un soggetto “demente deambulante”. Altro esempio è quello di un soggetto affetto da un grave deficit di mobilità, una grave dipendenza nelle attività di base della vita quotidiana, con una normale situazione cognitiva e un medio-alto bisogno di assistenza infermieristica (si pensi, ad esempio, ad un anziano allettato con piaghe da decubito), che può essere sinteticamente descritto come “allettato, lucido”. Un quinto elemento essenziale per arrivare ad una completa definizione dell’anziano è il contesto sociale ove questi è inserito; è evidente, infatti, che, a parità di profilo di autonomia, un contesto più o meno favorevole può rendere incapace di vita autonoma alcuni soggetti e non altri.
La definizione dei cut-off delle scale e dei 16 distinti profili di autonomia è stata guidata dallo studio della Letteratura e dal consenso di un gruppo di geriatri esperti, ed è stata convalidata tramite un’analisi statistica finalizzata a individuare dei gruppi a uguale assorbimento di risorse assistenziali (cluster analysis, gerarchica effettuata con il metodo dei centroidi). La scheda S.Va.M.A. è stata validata anche rispetto alla riproducibilità intra e inter-operatore e alla capacità predittiva rispetto alla definizione dei progetti assistenziali(Valerio et al., 1999; Benetollo, 2003; Benetollo et al., 2005; Girardello et al., 2005; Gallina et al., 2005).
Applicazione della scheda S.VA.M.A. nella Regione Veneto
Per mostrare in pratica le modalità di applicazione della Scheda S.Va.M.A. nella Regione Veneto sono stati estratti i dati relativi all’anno 2010 provenienti da tre ULSS che hanno un buon sistema informativo e che, nel loro complesso, sono rappresentative della popolazione della Regione Veneto: si tratta di un’ULSS periferica (ULSS 4 Alto Vicentino), una piccola città (ULSS 6 Vicenza) ed una città di medie dimensioni (ULSS 16 Padova). Il tasso annuale di persone che vengono viste in UVMD (Tab. 1) è pari a circa 8/1000 abitanti e sale all’1% al di sopra dei 65 anni e all’8% al di sopra degli 80 anni. Per il Veneto si può quindi fare una stima di 37.000 assistiti che vengono visti in UVMD in un anno. Più della metà di queste persone ha almeno 80 anni e almeno i 3/5 sono donne. Almeno 1/4 di questi assistiti effettua 2 verifiche/anno tramite la scheda S.Va.M.A ed il 2% ne effettua almeno una ogni trimestre.

I principali problemi di salute rilevati in occasione della prima UVMD dell’anno 2010 sono la demenza (30%; range 14-38%), seguita dal cancro (18%), dai problemi cardiocircolatori (12% – ad esempio scompenso cardiaco, monitoraggio INR) e dai problemi generali (10% – ad esempio sindrome da allettamento, disidratazione, stato febbrile). Tuttavia, in linea generale non è la diagnosi ma sono il grado ed il tipo di disabilità del paziente a orientare la presa in carico. Soltanto il 41% dei pazienti è lucido da un punto di vista cognitivo, mentre il 20% è molto confuso o stuporoso ed il 10% presenta disturbi comportamentali (wandering, inversione del ritmo sonno-veglia, comportamenti aggressivi o disturbanti, ecc.) con un ampio range nelle diverse ULSS (2-13%) e valori più elevati nel contesto urbano (si tratta di un problema di salute sanitario grave e tutto sommato ancora orfano di sperimentazioni, e ancor più di soluzioni).
Circa la metà dei pazienti (53%) è costretta a letto o in carrozzina ed un altro 17% si sposta assistito (deficit che si trasforma in handicap in presenza di barriere architettoniche esterne o interne all’abitazione, o in assenza di un caregiving adeguato). Soltanto il 21% è autonomo per le attività della vita quotidiana, ed in particolare per il bagno che è la prima abilità che risulta compromessa, ma può essere efficacemente sostenuta dal caregiver o dai servizi sociali comunali in caso di indigenza. L’elevato bisogno sanitario in senso stretto riguarda una parte minore della popolazione, pari al 15% del totale; tale dato è molto stabile nelle diverse ULSS.
Si tratta di pazienti in cure palliative o in post-dimissione, che sono spesso portatori di devices medico-chirurgici che richiedono una particolare attenzione e non sono sempre delegabili al caregiver neppure dopo un periodo di addestramento. La valutazione della capacità di tenuta della rete sociale non concorre direttamente a definire il profilo di autonomia “sanitaria”. Essa è certamente la dimensione più difficile da valutare ed anche la più importante in funzione della definizione del progetto assistenziale; questa difficoltà viene messa in luce indirettamente anche dalla presenza di un 18% di missing. La valutazione del supporto socio-familiare richiede una valutazione non soltanto in merito alle risorse economiche attivabili da parte dei parenti tenuti agli alimenti, ma sulla capacità/possibilità di definire un vero e proprio “contratto di assistenza e cura” tra famiglia e rete dei servizi. Da 1/4 a 1/3 delle persone che accedono in UVMD sono codificate come “non sufficientemente assistito” e questo dato sottolinea le difficoltà espresse dalla famiglia e dalle reti di auto-aiuto.
Tra i profili di autonomia rilevati nella prima UVMD del 2010 (Tab. 2) si evidenzia un’elevata prevalenza di profili di disabilità riferiti al deficit cognitivo (profili 6-11, con l’importante specificazione dei disturbi comportamentali afferenti ai profili 16 e 17 – complessivamente pari ad un tasso di 2.9/1.000 abitanti-anno) e dei profili 1215, riferiti all’elevata necessità di cure sanitarie, che interessano complessivamente 0.8/1.000 abitanti. Nei profili 1-4 (capacità cognitiva conservata, con autonomia inizialmente conservata) ricadono spesso i pazienti neoplastici che hanno terminato il programma di cure attive, ma conservano ancora le mobilità e ADL.

I progetti formulati dalle UVMD nel 2010 possono essere riassunti in 4 principali tipologie: residenzialità definitiva, residenzialità temporanea (riabilitativa o sociale – a volte definita “modulo respiro”), semiresidenzialità, domiciliarità; quest’ultima è esplicitamente considerata dalla programmazione regionale come l’opzione prioritaria. D’altro canto, la praticabilità di un progetto in un determinato territorio è strettamente legata sia alla rete di offerta sia ancor più alla disponibilità della famiglia. Ad esempio, di fronte ad un paziente gravoso, nelle realtà urbane l’inserimento definitivo in casa di riposo è più frequentemente un’opzione senza alternative, mentre nelle piccole comunità inserimenti temporanei, riabilitativi e “moduli sollievo” possono sostenere in maniera efficace l’impegno della famiglia, specialmente se supportata da un caregiver privato. L’utilità concreta della S.VA.M.A. ai fini programmatori è particolarmente apprezzabile una volta che si incrociano i profili con i progetti formulati nell’UVMD (Tab. 3).

Ad esempio il paziente cognitivamente integro viene destinato tipicamente a progetti di domiciliarità; entrano a far parte di questi profili anche pazienti neoplastici con inadeguato supporto familiare, che vengono inseriti in hospice. I pazienti con disturbi comportamentali vengono possibilmente inseriti in centro diurno e/o sono titolari di un assegno di cura.
I pazienti confusi, in funzione del loro grado di autonomia e della capacità di tenuta della rete socio-familiare vengono più spesso avviati a progetti di semiresidenzialità, residenzialità temporanea o residenzialità definitiva. I pazienti con elevata necessità di cure sanitarie (14% del totale delle UVMD) entrano tipicamente in progetti di domiciliarità ad elevata intensità assistenziale ovvero in hospice/RSA convenzionate per l’assistenza ai malati a fine vita. L’importanza della valutazione socio-familiare è evidente anche se si considerano in dettaglio i profili ad elevato impegno assistenziale, quale ad esempio il profilo 11 (“Confuso o stuporoso, totalmente dipendente”, 17% delle UVMD effettuate nelle 3 ULSS).
Sulla base del giudizio sulla “capacità di tenuta” della rete familiare, formulato dall’operatore socio-sanitario del Distretto che conosce meglio il caso, il paziente viene orientato verso la domiciliarità (nel 67% dei casi se la rete sociale è “buona”), la residenzialità diurna, quella provvisoria o quella definitiva (nel 53% dei casi se la rete è giudicata parzialmente o del tutto insufficiente).
La valutazione multidimensionale semplificata
Numerosi problemi di salute e altrettanti progetti assistenziali vengono definiti dal Distretto senza convocare una UVMD: cure infermieristiche o riabilitative monoprofessionali (ad esempio ulcere da decubito, monitoraggio domiciliare di pazienti con insufficienza cardiaca o respiratoria, pazienti dimessi per frattura di femore), cure programmate del Medico di Famiglia a favore dei deambulanti e in generale progetti di cure domiciliari a medio-bassa intensità assistenziale, non di rado integrati con il servizio sociale Comunale. In molte di queste situazioni non è necessario,e spesso neppure utile, convocare formalmente una UVMD, considerando l’impegno organizzativo e di risorse umane che tale operazione comporta. Tuttavia,è sempre rilevante che gli operatori sanitari e sociali annotino un giudizio sintetico rispetto alla situazione clinico-assistenziale del paziente.
È di importanza cruciale, ad esempio, che il piano di assistenza per un paziente con ulcere da decubito tenga conto della sua capacità di spostarsi, del suo stato cognitivo e soprattutto della presenza di un caregiver adeguato rispetto alla prosecuzione del piano di assistenza, una volta che viene completata la fase di addestramento da parte dell’infermiere. Con questa finalità è stata introdotta e sperimentata una scheda S.Va.M.A. semplificata (Delibera della Giunta Regionale del Veneto n. 39/2006), che corrisponde alla 4ª di copertina della scheda S.Va.M.A.; essa si è rivelata utile, coerente e predittiva per la stima dei carichi di lavoro infermieristico nei 3 mesi successivi (Saugo et al., 2008), sia rispetto agli esiti a 1 anno dall’assistenza (decesso, ricovero ospedaliero, istituzionalizzazione, aumento dell’intensità di assistenza infermieristica) (Saugo et al., 2010).
La valutazione multidimensionale dei pazienti è quindi modulabile in funzione della complessità del caso e può essere applicata anche in modo semplificato e monoprofessionale per la valutazione della qualità e degli esiti dell’assistenza domiciliare.
Conclusioni
Il modello Veneto per l’assistenza all’anziano in condizione di fragilità appare fondato su un impianto normativo complessivamente coerente, rispetto al quale la stessa ampiezza delle azioni impostate richiede di perseguire una costante attenzione alla qualità del momento valutativo, vero snodo centrale del sistema. A 10 anni di distanza dall’introduzione, in maniera sistematica in Veneto, del sistema di valutazione multidimensionale, si può dire che esso si è consolidato e diffuso ed ha sicuramente condizionato la programmazione locale grazie all’incontro dell’analisi del bisogno con quella di una rete dei servizi che deve evolvere. Si può stimare che in Veneto vengano effettuate annualmente circa 50.000 valutazioni S.Va.M.A., di cui circa 28.000 negli ultraottantenni, anche se certamente vi sono diso mogeneità da Distretto a Distretto, evidenziate anche dall’incompleta utilizzazione del sistema informativo messo a disposizione dalla Regione e dalla mancata compilazione di alcuni campi informativi, che denotano l’impegno richiesto per passare da una gestione autoreferenziale e monoprofessionale ad una gestione integrata e multiprofessionale, con la conseguente condivisione di strumenti, linguaggi e soprattutto responsabilità verso i pazienti e le loro famiglie.
La S.Va.M.A. è uno strumento utile dal punto di vista gestionale per supportare il personale sanitario e sociosanitario nella formulazione del piano di assistenza, ed è in grado di fornire ai programmatori locali (in primis: Direttore di Distretto e Conferenza dei Sindaci di Distretto) informazioni utili ai fini di orientare lo sviluppo della rete dei servizi. In prospettiva, l’introduzione della S.Va.M.A. semplificata appare coerente con le indicazioni nazionali sulla caratterizzazione delle Cure Domiciliari e lo sviluppo del sistema informativo (Ministero della Salute, 2006; Ministero del Lavoro, della Salute e delle Politiche Sociali, 2008) e sta contribuendo a diffondere la cultura dell’approccio multidimensionale e multiprofessionale e della valutazione degli esiti dell’assistenza domiciliare(Arbaje et al., 2008; Kuzuya et al., 2010), superando una visione meramente prestazionale (Schlenker et al., 2005).
Bibliografia
Arbaje AI, Wolff JL, Yu Q, Powe NR, Anderson GF, Boult C. Postdischarge environmental and socioeconomic factors and the likelihood of early hospital readmission among community-dwelling Medicare beneficiaries. Gerontologist 2008;48:495-504.
Benetollo PP. La valutazione dei bisogni assistenziali. In: Innovare il welfare per la terza età. Ed. Franco Angeli, Milano 2003:117-38.
Benetollo PP, Mella P, Saugo M. Valutazione multidimensionale della persona in condizioni di fragilità: il modello Veneto. Monitor 2005;13, ASSR, Roma.
Delibera della Giunta Regionale del Veneto n. 3979 del 9/11/1999. “Valutazione multidimensionale dell’adulto e dell’anziano. Approvazione scheda S.Va.M.A.”.
Delibera della Giunta Regionale del Veneto n. 39 del 17/01/2006 “Il piano locale per la domiciliarità. Disposizioni applicative”- allegato A.
Gallina P, Saugo M, Antoniazzi M, Fortuna P, Toffanin R, Maggi S, Benetollo P. Validazione della scheda per la Valutazione Multidimensionale dell’Anziano (S.Va.M.A.). Tendenze Nuove 2005;2:125-36.
Girardello R, De Conto T, Secco C, Largo C, Scarton O, Casanova A, Saugo M. La valutazione multidimensionale nell’ADI: concordanza tra operatori. Geriatria 2005;6:273-6.
Kuzuya M, Hasegawa J, Hirakawa Y, Enoki H, Izawa S, Hirose T, et al. Impact of informal care levels on discontinuation of living at home in communitydwelling dependent elderly using various community-based services. Arch Gerontol Geriatr 2011;52(2):127-32.
Ministero del Lavoro, della Salute e delle Politiche Sociali. Decreto 17 dicembre 2008. Istituzione del sistema informativo per il monitoraggio dell’assistenza domiciliare. Ministero della Salute. Commissione LEA. Nuova caratterizzazione dell’assistenza territoriale domiciliare e degli interventi ospedalieri a domicilio. Roma, 18/10/2006.
Saugo M, Pellizzari M, Benetollo PP, Pretti MG, Mantoan D, Toffanin R, Donato D, Gallina P, Pegoraro C, Spaliviero S, Paiusco P, Di Giulio P. Validazione di un punteggio di gravosità assistenziale. Assist Inferm Ric 2008;27(3): 124-35.
Saugo M, Mantoan D, Toffanin R, Benetollo P, Valerio G, Paiusco P, Cassiano P, Pretti MG, Santacaterina M, Rigon S, Di Giulio P. Fattori di rischio per l’ospedalizzazione ed il decesso a un anno di 615 pazienti domiciliari sottoposti a valutazione multidimensionale. Assist Inferm Ric 2010;29(3):117-23.
Schlenker RE, Powell MC, Goodrich GK. Initial home health outcomes under prospective payment. Health Serv Res 2005; 40: 177-93.
Valerio G, Caffi S, Benetollo P, Fortuna P. L’esperienza veneta: la scheda S.VA.M.A. In: La valutazione multidimensionale geriatrica ed il lavoro di équipe, ed. Vega, 1999:97-101.












