
La contenzione fisica rimane ancora oggi un tema molto discusso sia in termini legali ed etici per le implicazioni che ne derivano per la limitazione della libertà personale, sia in termini di efficacia clinica. La maggior parte degli studi evidenzia l’inefficacia della contenzione soprattutto per la prevenzione/gestione delle cadute e dei disturbi psichici e comportamentali, citate tra le principali motivazioni che inducono il ricorso alla contenzione fisica (si veda anche la revisione della letteratura in Zanetti et al., 2009 e Zanetti et al., 2012). Ciononostante, la contenzione continua ad essere ampiamente utilizzata, soprattutto nei setting geriatrici, come evidenziano i risultati di una recente indagine italiana: 15,8% (445/2808 pazienti) in ospedale (unità di medicina, geriatria, ortopedia, chirurgia e terapia intensiva) e 68,7% (4599/6690 ospiti) nelle residenze per anziani (Zanetti et al., 2012).
Sul tema è stata pubblicata nel febbraio 2012 la linea guida per la pratica infermieristica Promoting Safety: Alternative Approaches to the Use of Restraints. Il corposo documento, sviluppato dalla Registered Nursing Association of Ontario (RNAO), un’associazione infermieristica canadese che vanta un’ampia produzione di linee guida evidence based, propone il tema della sicurezza attraverso alternative alla contenzione1.
Infatti, il paradigma enucleato in tale linea guida è la prevenzione della contenzione, piuttosto che la minimizzazione, attraverso l’utilizzo di approcci alternativi che promuovano la sicurezza e, al contempo, garantiscano alla persona la libertà di movimento/comportamento che, com’è noto, i mezzi di contenzione limitano. Il primo focus del modello è rappresentato dalla prevenzione della contenzione e dalla valutazione delle persone a rischio; il secondo focus consiste nell’implementare pratiche alternative e il terzo è basato sull’utilizzo della contenzione come ultima risorsa, cioè solo dopo che gli approcci alternativi si siano dimostrati inefficaci.
La linea guida propone complessivamente 12 raccomandazioni (di cui 8 specifiche per la pratica clinica, 1 per la formazione e 3 relative alle organizzazioni e alle politiche sanitarie), per la prevenzione della contenzione, con particolare riferimento alla contenzione fisica/meccanica nei diversi ambiti assistenziali: acuti, long term care e domiciliare (Tab. 1).
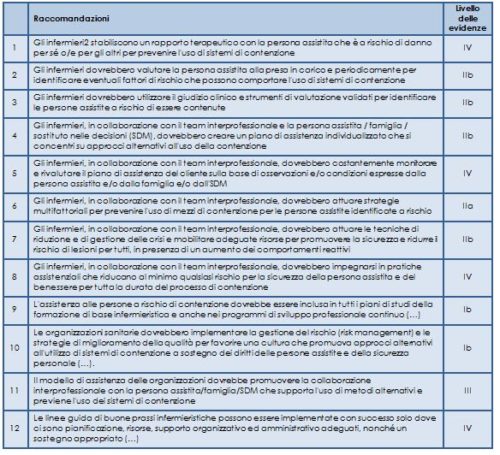
** Il target a cui si rivolge la linea guida è l’infermiere, pertanto ricorre come soggetto principale nelle raccomandazioni; queste sono in realtà traslabili all’équipe assistenziale, con la quale l’infermiere è chiamato a confrontarsi e a collaborare durante il percorso di cura delle persone assistite.
Le raccomandazioni cliniche focalizzano l’attenzione sui seguenti aspetti: la valutazione delle persone a rischio, la pianificazione assistenziale individuale, la collaborazione multidisciplinare, l’implementazione dei metodi alternativi alla contenzione proposti dalla ricerca corrente e, infine, l’utilizzo dei mezzi di contenzione come ultima risorsa. Le raccomandazioni educative riguardano i requisiti educativi e le strategie formative per l’introduzione, l’implementazione e la sostenibilità della linea guida. Le raccomandazioni organizzative si riferiscono alle condizioni necessarie in un ambiente lavorativo affinché la guida possa essere implementata con successo nella pratica clinica. Le condizioni di successo sono in gran parte responsabilità dell’organizzazione, benché ci possano essere implicazioni politiche ad un alto livello governativo o sociale.
La maggior parte delle raccomandazioni si basa su evidenze derivanti da studi quasi sperimentali; accanto alle raccomandazioni è indicato il livello delle evidenze che le supportano (una legenda dei livelli di evidenza è riportata nella Tab. 2).

La valutazione è il primo step per lo sviluppo di un piano assistenziale individuale che contempli la prevenzione e le strategie alternative alla contenzione. Essa dovrebbe essere effettuata all’ammissione e periodicamente, con l’obiettivo di identificare eventuali fattori predisponenti e precipitanti che possono comportare l’uso di sistemi di contenzione. Alcuni fattori predisponenti (fattori che determinano un aumento della vulnerabilità ad un particolare disturbo/malattia, in base a fattori genetici o alla presenza di determinate condizioni) all’uso della contenzione, tipici soprattutto degli anziani, possono essere enfatizzati e diventare precipitanti (fattori che causano un disturbo o contribuiscono al suo verificarsi) quando una persona vive una nuova situazione. L’assunzione di farmaci psicotropi, cambiamenti ambientali, ripetuti ricoveri, procedure terapeutiche invasive, tra cui interventi chirurgici, bisogni fisiologici non soddisfatti sono alcuni tra i principali fattori precipitanti che pongono le persone a rischio di essere contenute. La valutazione dovrebbe essere basata in modo combinato sia sul giudizio clinico sia su scale di valutazione validate e specifiche (ad esempio, scale per la funzione motoria, cognitiva, per il rischio cadute, per rischio/presenza di disturbi psico-comportamentali…) che consentano di identificare più specificamente le persone ad alto rischio di essere contenute. Inoltre, dovrebbe essere documentata e comunicata a tutta l’équipe assistenziale.
La pianificazione assistenziale, condivisa con il team e con i familiari (ovvero con i rappresentanti legali della persona assistita, in veste di tutor o di amministratore di sostegno) è considerata strategica per la riduzione della contenzione. Il piano di assistenza individuale dovrebbe essere rivisto in funzione dei cambiamenti osservati attraverso un costante monitoraggio dei fattori di rischio dei comportamenti della persona e dovrebbe contemplare prioritariamente le strategie alternative alla contenzione. L’implementazione degli interventi alternativi dovrebbe essere basata su un’accurata valutazione multidimensionale e tenere conto dei bisogni e desideri delle persone assistite. L’utilizzo di algoritmi, la consulenza di infermieri esperti (ad esempio un infermiere con competenze avanzate o specialistiche) o di un gruppo di pronto intervento possono guidare e supportare il processo decisionale e sensibilizzare il team nell’implementazione di best practices che contemplano interventi alternativi alla contenzione.
La linea guida, oltre a rinviare ad altre linee guida specifiche (ad esempio assistenza alla persona con demenza, delirium o depressione), è corredata da numerosi documenti applicabili nella pratica clinica come, ad esempio, scale di valutazione e check list di interventi alternativi per la prevenzione/gestione delle situazioni che tipicamente inducono il ricorso alla contenzione, come la presenza di rischio di cadute e/o di disturbi psichici o di interferenza nelle procedure diagnostiche-terapeutiche. Nonostante le evidenze a supporto della gestione dei disturbi comportamentali siano ancora limitate, l’approccio raccomandato è monitora attentamente e trattare i fattori predisponenti.
In taluni casi i comportamenti reattivi possono avere un’origine fisiologica e/o psicologica e/o ambientale e rappresentano la modalità con cui la persona comunica una situazione di disagio che andrebbe trattata puntualmente. Ad esempio la presenza di bisogni insoddisfatti (fame, sete, toilette) o la presenza di eventi stressogeni (dolore, rumore, sovraffollamento, delirium, infezioni, situazioni nuove) possono essere correlati sia alla situazione clinica della persona sia a variabili ambientali.
A titolo esemplificativo, i programmi di attività che includano le tecniche di orientamento, attività occupazionali diversive, la musicoterapia, opportunamente adattati alle caratteristiche e alle propensioni delle persone assistite, oltre a incrementare la socializzazione e a rinforzare i comportamenti adeguati, sembrano essere efficaci per la prevenzione della contenzione nelle persone affette da deficit cognitivi e da disturbi psico-comportamentali (agitazione psicomotoria, ansia, disturbi del sonno).
Per quanto riguarda gli interventi alternativi per la prevenzione delle cadute, viene richiamata un’altra linea guida sviluppata dalla RNAO: Prevention of Falls and Fall Injuries in the Older Adult. In tale linea guida, alla quale si rinvia per un approfondimento, è raccomandato di:
- valutare il rischio di caduta all’ammissione, periodicamente e dopo una caduta (Ib);
- implementare un programma di interventi di prevenzione (Ib) che includa: o l’esercizio fisico (mantenimento forza muscolare) (Ib) e/o Tai Chi nelle long term care (Ib); o la revisione periodica dei farmaci psicoattivi che pongono ad alto rischio di caduta (Ia); o l’utilizzo dei protettori delle anche per ridurre le fratture del femore nei soggetti ad alto rischio di cadute traumatiche (Ib); o informazioni sui benefici dei supplementi di vitamina D, su un adeguato stile di vita e sul trattamento dell’osteoporosi per la prevenzione delle fratture (Ia); o modifiche ambientali (ad esempio strisce antiscivolo sul pavimento, luci notturne, dispositivi di allarme posti letto/poltrona/porta, rimozione degli ostacoli, materassini sul pavimento, letti bassi) (Ib); o programmi di educazione alla salute per le persone a rischio di caduta e/o loro familiari (IV);
- includere la prevenzione delle cadute nei piani di studio della formazione di base infermieristica e nei programmi di sviluppo professionale continuo;
- supportare a livello organizzativo la prevenzione delle cadute attraverso (IV): o programmi di riduzione della contenzione (IV) e in particolare delle spondine (IIb); o percorsi clinici/procedure evidence based; o formazione continua del personale; o consulenza clinica per la valutazione e la gestione del rischio di cadute; o disponibilità di attrezzature e dispositivi (come gli ausili per il trasferimento, letti ad altezza minima e allarmi per la discesa dal letto).
L’efficacia degli interventi e gli esiti clinici andrebbero valutati e documentati nel piano di assistenza individuale, tenuto conto anche dei regolamenti normativi (leggasi anche i requisiti di accreditamento, le raccomandazioni ministeriali), delle policy e degli strumenti adottati dalle strutture sanitarie. Queste ultime possono variare in base ai modelli organizzativi, al setting di cura e alla tipologia di assistiti all’interno delle strutture sanitarie/sociosanitarie. La linea guida richiama le disposizioni normative locali in tema di contenzione (ed in particolare del Patient Restraints Minimization Act, 2001) nelle quali è disciplinato che le misure contentive, in ogni loro forma, non possono essere usate senza il consenso informato, eccetto che nelle situazioni di emergenza in cui c’è un rischio di lesione per sé o per altri. Nei casi in cui gli interventi alternativi non si sono dimostrati efficaci, la possibilità di ricorrere alla contenzione dovrebbe essere discussa in équipe e con i familiari ed essere sostenuta dalla prescrizione del medico (o di altra persona autorizzata dalla normativa), in cui sia indicata la durata massima della stessa e il tipo di mezzo contenitivo.
Il consenso informato dovrebbe essere ottenuto dalla persona assistita o da chi ne ha la tutela giuridica. La contenzione dovrebbe essere applicata assicurando la maggiore libertà e la migliore qualità di vita possibile. A tal proposito è raccomandato di utilizzare i mezzi meno restrittivi. Durante il periodo di contenzione è raccomandato un monitoraggio costante – documentato nel piano di assistenza – delle condizioni degli assistiti, delle complicanze e gli effetti correlati alla contenzione, del cambiamento della situazione che ha condotto alla scelta di contenere. La possibilità di sospendere e/o rimuovere la contenzione dovrebbe essere discussa e rivalutata frequentemente dall’équipe assistenziale, con il coinvolgimento della persona assistita/familiari (debriefing); i tentativi per la rimozione, anche attraverso la revisione degli interventi alternativi, dovrebbero essere effettuati appena si evince una situazione più sicura.
I debriefing sembrano avere un effetto psicologico positivo sia sul personale che sugli assistiti/familiari, per le ripercussioni emotive (paura, immedesimazione, rabbia) ed etiche che spesso implica la decisione di utilizzare la contenzione, oltre ad essere efficaci per evitare episodi futuri di contenzione. La formazione del personale, di base e continua, è un elemento chiave in quanto consente di aumentare le conoscenze, modificare le attitudini a favore della riduzione della contenzione. Tale formazione dovrebbe includere aspetti legali, etici e clinici (evidence based), con particolare riferimento alle possibili modalità alternative per evitare la contenzione nelle persone a rischio.
Tuttavia, in base ai risultati di alcuni studi, la formazione rappresenta un elemento necessario ma non sufficiente, da solo, a creare una cultura restraint free. In tal senso, una particolare responsabilità è data alle strutture sanitarie, a cui è raccomandato di implementare strategie che favoriscano una cultura organizzativa che promuova approcci alternativi alla contenzione, il coinvolgimento attivo delle persone assistite e dei loro familiari di riferimento nel processo di cura, e che assicurino uno standard assistenziale adeguato ai bisogni degli assistiti e coerente al carico di lavoro, supporto e feedback al personale e il miglioramento della sicurezza degli ambienti e degli ausili. I programmi di miglioramento di qualità dovrebbero includere la rilevazione, il monitoraggio, la valutazione dei casi in cui è stato attivato un processo contenitivo. Gli audit sono un utile strumento per valutare gli indicatori di risultato e di processo di un programma di riduzione. I risultati degli audit dovrebbero essere diffusi a diversi livelli.
I programmi di riduzione dovrebbero inoltre includere interventi rivolti agli assistiti e/o ai loro familiari. È opportuno sottolineare che l’implementazione di una linea guida evidence based, affinché abbia successo, richiede un piano adeguatamente strutturato e supportato dall’amministrazione che porti all’adattamento locale e allo sviluppo di percorsi clinici assistenziali attuabili nella pratica clinica. A tal riguardo la RNAO ha sviluppato un set di strumenti che può essere utilizzato per guidare il processo di implementazione nelle organizzazioni sanitarie (RNAO, 2002). In conclusione, la linea guida Promoting Safety: Alternative Approaches to the Use of Restraints, con opportuni adattamenti locali, rappresenta un ottimo riferimento per attivare un processo di implementazione di buone prassi nella pratica clinica, sollecitando gli infermieri (già chiamati dal proprio codice deontologico ad adoperarsi affinché il ricorso alla contenzione sia evento straordinario, sostenuto da prescrizione medica o da documentate valutazioni assistenziali), e per estensione l’équipe assistenziale/di cura e gli amministratori delle strutture sanitarie e socio sanitarie, ad adottare un cambiamento culturale a favore di setting assistenziali liberi dalla contenzione.
Note
- In tale documento per contenzione si intende, come definito dal College of Nurses of Ontario, un mezzo/metodo fisico, ambientale o chimico utilizzato per tenere sotto controllo l’attività fisica o comportamentale di una persona o di una parte del suo corpo. I mezzi di contenzione fisica limitano il movimento di una persona e comprendono, ad esempio, un tavolo fissato ad una sedia oppure le spondine che non possono essere rimosse dalla persona. Le restrizioni ambientali circoscrivono la mobilità di una persona come un’unità o un giardino “protetto”, o una stanza isolata. Le contenzioni chimiche comprendono qualsiasi forma di farmaco psicoattivo, utilizzato non tanto per trattare una malattia, ma con l’obiettivo di inibire intenzionalmente un particolare comportamento o movimento
Bibliografia
Federazione Nazionale dei Collegi IPASVI. Il Codice Deontologico 2009.
RNAO. Registered Nurses Association of Ontario. Toolkit: Implementation of clinical practice guidelines. Toronto, 2002 (disponibile su www.rnao.org/bestpractices).
RNAO. Registered Nurses Association of Ontario. Prevention of Falls and Fall Injuries in the Older Adult. Toronto, 2011.
RNAO. Registered Nurses Association of Ontario. Promoting Safety: Alternative Approaches to the Use of Restraints. Toronto, 2012.
Zanetti E, Castaldo A, Gobbi P. Superare la contenzione: si può fare. I Quaderni dell’infermiere, Federazione Nazionale dei collegi IPASVI, L’infermiere 2009;3.
Zanetti E, Castaldo A, Miceli R, Magri M, Mariani L, Gazzola M, Gobbi P, Carniel G, Capodiferro N, Muttillo G. L’utilizzo della contenzione fisica negli ospedali e nelle residenze sanitarie assistenziali: indagine multicentrica di prevalenza. Federazione Nazionale Collegi IPASVI, L’infermiere 2012;2.












